Η δερματολόγος στο Αγρίνιο, Βασιλική Παπαγεωργίου, αναλύει τον επιχείλιο έρπη: τι είναι, από τι προκαλείται, ποια είναι τα συμπτώματά του και πώς αντιμετωπίζεται αποτελεσματικά.
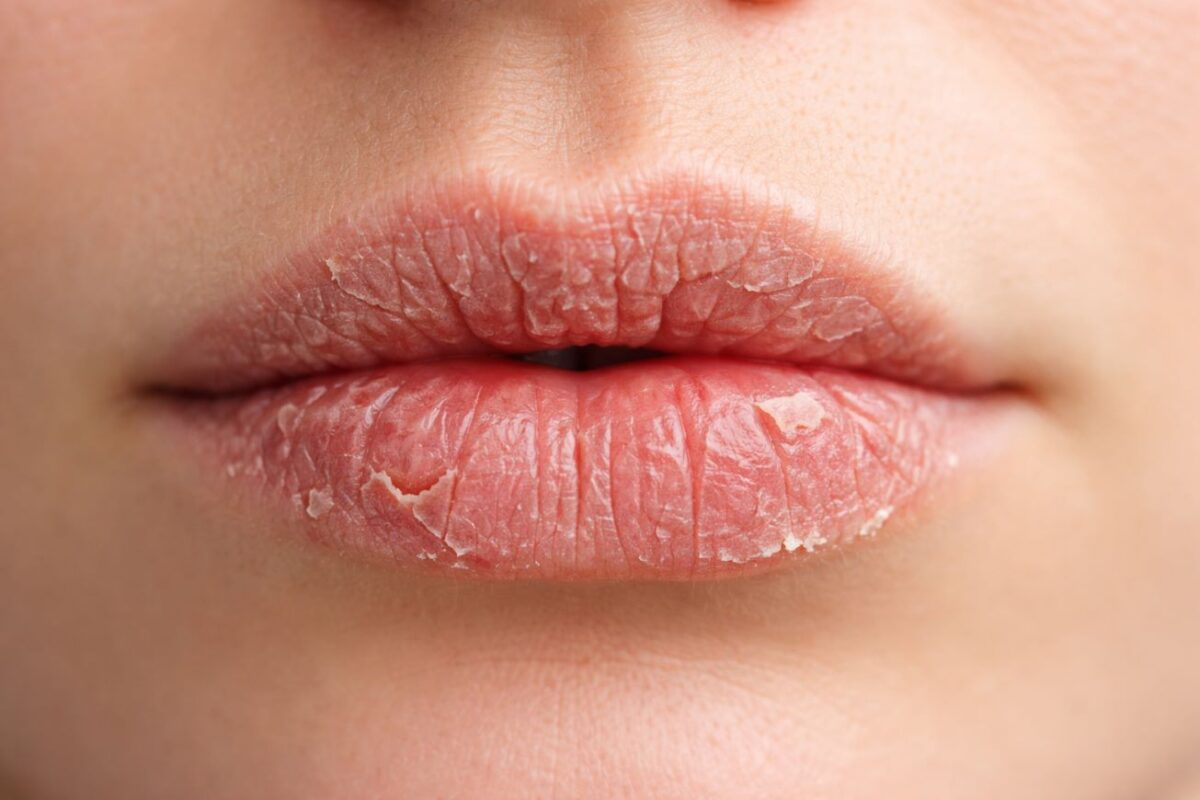
Ο επιχείλιος έρπης αποτελεί μία συχνή ιογενή λοίμωξη του δέρματος και των βλεννογόνων, η οποία εντοπίζεται κυρίως στην περιοχή των χειλιών και γύρω από το στόμα, ενώ λιγότερο συχνά μπορεί να προσβάλει και τη ρινική χώρα. Προκαλείται από τον ιό του απλού έρπη και χαρακτηρίζεται κλινικά από την εμφάνιση ομάδων μικρών, επώδυνων φυσαλίδων πάνω σε ερυθηματώδη βάση. Η πρωτολοίμωξη από τον ιό του απλού έρπη μπορεί να είναι ασυμπτωματική, να εκδηλωθεί με ήπια ή πιο έντονα συμπτώματα, ιδίως κατά την παιδική ηλικία. Μετά την αρχική μόλυνση, ο ιός δεν αποβάλλεται από τον οργανισμό, αλλά παραμένει σε λανθάνουσα κατάσταση στα αισθητικά νευρικά γάγγλια. Υπό συγκεκριμένες συνθήκες, είναι δυνατόν να επανενεργοποιηθεί, προκαλώντας υποτροπιάζοντα επεισόδια επιχείλιου έρπη.
Που οφείλεται ο επιχείλιος έρπης;
Ο επιχείλιος έρπης προκαλείται κυρίως από τον ιό του απλού έρπητα τύπου 1 (HSV-1), έναν DNA ιό που ανήκει στην οικογένεια των Herpesviridae. Ο HSV-1 αποτελεί την συχνότερη αιτία λοιμώξεων στην περιοχή του στόματος και των χειλιών και ευθύνεται για τη μεγάλη πλειονότητα των περιπτώσεων επιχείλιου έρπη στον γενικό πληθυσμό. Σε μικρότερο ποσοστό περιπτώσεων, ο επιχείλιος έρπης μπορεί να οφείλεται και στον ιό του απλού έρπητα τύπου 2 (HSV-2), ο οποίος σχετίζεται κυρίως με τον έρπη των γεννητικών οργάνων. Η εμπλοκή του HSV-2 στην περιοχή του στόματος παρατηρείται κυρίως μετά από στοματογεννητική επαφή. Η μετάδοση των ιών πραγματοποιείται μέσω άμεσης επαφής με μολυσμένες εκκρίσεις, κυρίως με το σάλιο ή το υγρό των φυσαλίδων. Ο κίνδυνος μετάδοσης είναι αυξημένος κατά τη διάρκεια ενεργών βλαβών, ωστόσο έχει τεκμηριωθεί ότι ο ιός μπορεί να μεταδοθεί και σε περιόδους χωρίς εμφανείς αλλοιώσεις, λόγω ασυμπτωματικής αποβολής του ιού.
Στάδια και συμπτώματα του επιχείλιου έρπη
Ο επιχείλιος έρπης παρουσιάζει μια χαρακτηριστική κλινική πορεία, η οποία εξελίσσεται συνήθως σε διακριτά στάδια. Η ένταση και η διάρκεια των συμπτωμάτων μπορεί να διαφέρουν από άτομο σε άτομο, ωστόσο η γενική εξέλιξη της νόσου ακολουθεί ένα προβλέψιμο μοτίβο.
1. Πρόδρομο στάδιο
Το αρχικό στάδιο προηγείται της εμφάνισης των ορατών δερματικών βλαβών και χαρακτηρίζεται από υποκειμενικά συμπτώματα στην περιοχή όπου πρόκειται να εκδηλωθεί ο επιχείλιος έρπης. Οι ασθενείς συχνά αναφέρουν αίσθημα καύσου, μυρμηγκιάσματος, κνησμού ή τοπικής τάσης. Το πρόδρομο στάδιο διαρκεί συνήθως 24 έως 48 ώρες και θεωρείται ιδιαίτερα σημαντικό, καθώς η έγκαιρη αναγνώρισή του επιτρέπει την πρώιμη έναρξη της θεραπείας, με στόχο τον περιορισμό της έντασης και της διάρκειας των συμπτωμάτων.
2. Στάδιο εμφάνισης φυσαλίδων
Στη συνέχεια, εμφανίζονται μικρές φυσαλίδες, συνήθως σε ομάδες, πάνω σε ερυθηματώδη και ελαφρώς οιδηματώδη βάση. Οι φυσαλίδες περιέχουν διαυγές υγρό και συνοδεύονται από πόνο ή αίσθημα καύσου. Κατά το στάδιο αυτό, ο επιχείλιος έρπης είναι ιδιαίτερα μεταδοτικός, καθώς το περιεχόμενο των φυσαλίδων περιέχει υψηλό ιικό φορτίο.
3. Στάδιο ρήξης και έλκωσης
Οι φυσαλίδες ρήγνυνται μέσα σε λίγες ημέρες, οδηγώντας στη δημιουργία επιφανειακών διαβρώσεων ή ελκών. Το στάδιο αυτό συνοδεύεται συχνά από αυξημένη ευαισθησία, πόνο και δυσφορία, ιδιαίτερα κατά την ομιλία, τη μάσηση ή την επαφή της περιοχής με ερεθιστικούς παράγοντες.
4. Στάδιο εφελκιδοποίησης και επούλωσης
Κατά το τελικό στάδιο, οι βλάβες καλύπτονται από εφελκίδα (κρούστα) και επουλώνονται σταδιακά μέσα σε περίπου 7 έως 10 ημέρες. Η πλήρης αποκατάσταση του δέρματος πραγματοποιείται συνήθως χωρίς ουλοποίηση, εφόσον δεν υπάρξει δευτερογενής βακτηριακή επιμόλυνση ή μηχανικός τραυματισμός της περιοχής.
Επιχείλιος έρπης – Αίτια εμφάνισης και παράγοντες ενεργοποίησης
Μετά την αρχική μόλυνση, ο ιός του απλού έρπη παραμένει στον οργανισμό σε λανθάνουσα κατάσταση, εντοπιζόμενος κυρίως στα αισθητικά νευρικά γάγγλια. Σε ορισμένες συνθήκες, η ισορροπία μεταξύ του ιού και του ανοσοποιητικού συστήματος διαταράσσεται, με αποτέλεσμα την επανενεργοποίηση του ιού και την εμφάνιση υποτροπιάζοντων επεισοδίων επιχείλιου έρπη. Οι συχνότεροι παράγοντες που έχουν συσχετιστεί με την ενεργοποίηση του επιχείλιου έρπη περιλαμβάνουν:
- Έντονο σωματικό ή ψυχολογικό στρες
- Πυρετό ή λοιμώξεις, κυρίως του ανώτερου αναπνευστικού
- Παρατεταμένη ή έντονη έκθεση στην ηλιακή ακτινοβολία
- Ορμονικές μεταβολές, όπως αυτές που παρατηρούνται κατά την έμμηνο ρύση
- Καταστάσεις ανοσοκαταστολής ή μειωμένης άμυνας του οργανισμού
- Έκθεση του δέρματος σε ερεθιστικούς εξωτερικούς παράγοντες (π.χ. τριβή, έκθεση σε laser αποτρίχωσης, χημικά peelings κτλ)
- Κόπωση, έλλειψη ύπνου και γενική σωματική εξάντληση
Η αναγνώριση και, στο μέτρο του δυνατού, η αποφυγή των εκλυτικών παραγόντων αποτελεί σημαντικό μέρος της συνολικής αντιμετώπισης του επιχείλιου έρπη και μπορεί να συμβάλει στη μείωση της συχνότητας και της έντασης των υποτροπών.
Επιχείλιος έρπης – Θεραπεία
Δεν υπάρχει οριστική ίαση για τον επιχείλιο έρπη, καθώς ο ιός παραμένει στον οργανισμό σε λανθάνουσα κατάσταση μετά την αρχική μόλυνση. Ωστόσο, η έγκαιρη και σωστά καθοδηγούμενη θεραπευτική παρέμβαση μπορεί να μειώσει σημαντικά τη διάρκεια, τη βαρύτητα των συμπτωμάτων και τη συχνότητα των υποτροπών.
- Τοπική αγωγή. Σε ήπιες περιπτώσεις ή κατά τα πρώτα στάδια της νόσου, χρησιμοποιούνται τοπικά αντιιικά σκευάσματα σε μορφή κρέμας. Η εφαρμογή τους κατά το πρόδρομο στάδιο ή με την εμφάνιση των πρώτων συμπτωμάτων μπορεί να περιορίσει την εξέλιξη των βλαβών και να επιταχύνει την επούλωση.
- Συστηματική αγωγή. Σε περιπτώσεις συχνών υποτροπών, εκτεταμένων βλαβών ή έντονης συμπτωματολογίας, ενδέχεται να χορηγηθεί από του στόματος αντιϊκή αγωγή. Η απόφαση για συστηματική θεραπεία λαμβάνεται πάντοτε κατόπιν ιατρικής αξιολόγησης, λαμβάνοντας υπόψη το ιστορικό και τις ανάγκες του κάθε ασθενούς.
- Υποστηρικτικά μέτρα. Η φαρμακευτική αγωγή συμπληρώνεται από απλά υποστηρικτικά μέτρα, τα οποία συμβάλλουν στη μείωση της ενόχλησης και στην πρόληψη επιπλοκών, και περιλαμβάνουν καλή ενυδάτωση των χειλιών, αποφυγή επαφής ή μηχανικού ερεθισμού των βλαβών και χρήση αντηλιακού για τα χείλη, ιδιαίτερα σε άτομα με συχνές υποτροπές.
Η καθοδήγηση από δερματολόγο είναι καθοριστικής σημασίας για τη σωστή επιλογή της θεραπείας και την εξατομίκευση της αντιμετώπισης, με στόχο τον καλύτερο δυνατό έλεγχο του επιχείλιου έρπη.
Συχνές ερωτήσεις
Είναι μεταδοτικός ο επιχείλιος έρπης;
Ο επιχείλιος έρπης είναι μεταδοτικός, ιδιαίτερα όταν υπάρχουν ενεργές φυσαλίδες ή έλκη. Η μετάδοση γίνεται κυρίως μέσω άμεσης δερματικής επαφής με το υγρό των βλαβών ή με μολυσμένες εκκρίσεις, όπως το σάλιο. Παρότι ο κίνδυνος είναι αυξημένος κατά τη διάρκεια ενεργών βλαβών, ο ιός μπορεί να μεταδοθεί και σε περιόδους χωρίς εμφανή συμπτώματα.
Πόσο διαρκεί ο επιχείλιος έρπης;
Η διάρκεια ενός επεισοδίου επιχείλιου έρπη είναι συνήθως 7 έως 10 ημέρες. Η έγκαιρη έναρξη της θεραπείας, ιδιαίτερα κατά το πρόδρομο στάδιο, μπορεί να συμβάλει στη συντόμευση της διάρκειας και στη μείωση της έντασης των συμπτωμάτων.
Μπορεί να προληφθεί ο επιχείλιος έρπης;
Η πλήρης πρόληψη δεν είναι πάντα εφικτή, ωστόσο η αναγνώριση και η αποφυγή των εκλυτικών παραγόντων, καθώς και η έγκαιρη θεραπευτική παρέμβαση, μπορούν να μειώσουν τη συχνότητα και τη βαρύτητα των υποτροπών.
Πότε είναι απαραίτητη η επίσκεψη σε δερματολόγο;
Η εκτίμηση από δερματολόγο είναι ιδιαίτερα σημαντική σε περιπτώσεις συχνών υποτροπών, έντονης συμπτωματολογίας, εκτεταμένων βλαβών ή όταν ο επιχείλιος έρπης δεν ανταποκρίνεται στη συνήθη αγωγή. Ο δερματολόγος μπορεί να καθοδηγήσει σωστά τη θεραπεία και να προτείνει εξατομικευμένη αντιμετώπιση.
Επικοινωνήστε με το ιατρείο μας
Ο επιχείλιος έρπης αποτελεί μία συχνή ιογενή λοίμωξη του δέρματος με υποτροπιάζουσα πορεία, η οποία, παρότι στις περισσότερες περιπτώσεις είναι καλοήθης, μπορεί να προκαλέσει σημαντική ενόχληση και να επηρεάσει την καθημερινότητα των ασθενών. Η έγκαιρη διάγνωση, η σωστή ενημέρωση και η εξατομικευμένη θεραπευτική προσέγγιση είναι καθοριστικής σημασίας για τον αποτελεσματικό έλεγχο των συμπτωμάτων και τη μείωση των υποτροπών. Κλείστε ραντεβού με τη Δρ. Βασιλική Παπαγεωργίου, Δερματολόγο – Αφροδισιολόγο στο Αγρίνιο, για υπεύθυνη ιατρική εκτίμηση και εξατομικευμένη θεραπευτική καθοδήγηση.
Δρ. Βασιλική Παπαγεωργίου, Δερματολόγος–Αφροδισιολόγος, MD, MSc
Πτυχιούχος Ιατρικής Σχολής Πανεπιστημίου Αθηνών
Εξωτερική Συνεργάτης Νοσοκομείου “Ανδρέας Συγγρός”
Master of Science Πανεπιστημίου Στρασβούργου
Τ. Ιατρός Πανεπιστημιακών Νοσοκομείων Lyon
Μετεκπαιδευθείσα στην Παθολογία και Χειρουργική Όνυχος στα Πανεπιστημιακά Νοσοκομεία Brugmann και Saint-Pierre Βρυξελλών
Προυσιωτίσσης 27, Αγρίνιο (έναντι γηπέδου Παναιτωλικού). Τηλέφωνα επικοινωνίας: 2641307215 και 6937119603